Malaria
Malaria of moeraskoorts is een infectieziekte die veroorzaakt wordt door eencellige parasieten van het geslacht Plasmodium dat tot de Apicomplexa behoort. De parasiet wordt op mensen overgebracht door malariamuggen. De Wereldgezondheidsorganisatie schat dat in 2010 655.000 mensen aan malaria overleden, voor het overgrote deel in Afrika en voor het overgrote deel kinderen jonger dan 5 jaar. Ongeveer 40% van de wereldbevolking leeft in gebieden waar malaria voorkomt. 20% van de kindersterfte in Afrika kan worden toegeschreven aan malaria. Zwangere vrouwen lopen een groot risico om te overlijden als gevolg van complicaties van malaria, maar ook bestaat het risico op een miskraam of vroegtijdige geboorte. Er bestaat tevens het gevaar van bloedarmoede bij de vrouw en als gevolg daarvan baby's met een te laag geboortegewicht.
| Neem het voorbehoud bij medische informatie in acht. Raadpleeg bij gezondheidsklachten een arts. |
Malaria
| ||||
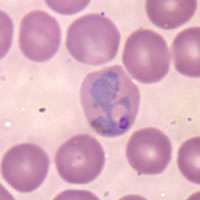 | ||||
Rode bloedcel geïnfecteerd met P. vivax | ||||
| Coderingen | ||||
| ICD-10 | B50 | |||
| ICD-9 | 084 | |||
| OMIM | 248310 | |||
| DiseasesDB | 7728 | |||
| MedlinePlus | 000621 | |||
| eMedicine | med/1385emerg/305, ped/1357 | |||
| MeSH | C03.752.250.552 | |||
| ||||
Tot ca. 1920 kwam malaria overigens ook nog endemisch in Nederland voor. Vlak na de Tweede Wereldoorlog waren er in Nederland ca. 10.000 gevallen van malaria per jaar. Dit hoge aantal kan mede worden verklaard door het stoppen van de 'kininisatie' tijdens de Duitse bezetting en door verminderde bemaling van polders door brandstofschaarste.[1] Pas in 1959 werd 'inheemse' malaria voor het laatst geconstateerd in Nederland, en in 1970 kreeg Nederland als een van de laatste landen in Europa het predicaat 'malariavrij' van de Wereldgezondheidsorganisatie.[2]
Het woord malaria is afgeleid van het Latijn voor 'slechte lucht', mala aria, en heeft betrekking op de overheersende geur in moerassen. Vroeger werd voor de ziekte ook wel het woord 'moeraskoorts' gebruikt. Voordat de plasmodium-parasiet ontdekt werd, schreef men de ziekte toe aan de lucht in moerasgebieden. Moerassen zijn zoals bekend een uitstekend biotoop voor muggen, zodat het misverstand gemakkelijk te verklaren is.
Oorsprong van de malaria
P. falciparum, die bij de mens malaria tropica veroorzaakt, is geëvolueerd uit een malariavariant, die bij gorilla's voorkomt.[3][4][5] Genetisch gezien komt de bij de gorilla's voorkomende parasiet sterk overeen met de menselijke variant. De malariaparasiet die bij onder andere bonobo's en chimpansees aangetroffen wordt, heeft veel meer afwijkende genetische kenmerken.
Een fylogenetische analyse uit 2002 geeft aan dat alle bestaande populaties van P. falciparum afstammen van de P. reichenowi. De overstap geschiedde waarschijnlijk op zijn vroegst 2-3 miljoen jaar of zo recent als 10.000 jaar geleden.[6][7] De moderne dodelijke stammen van P. falciparum zijn waarschijnlijk na de opkomst van de landbouw in Afrika ontstaan in de laatste 5.000 tot 10.000 jaar.[6]
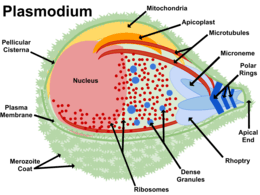
De parasiet
Er zijn vier voor de mens belangrijke soorten van plasmodium:
en sinds kort ook
Van P. falciparum werd in 2002 het gehele genoom bekend. Dit is ook de vorm die de gevaarlijkste vorm van malaria, malaria tropica veroorzaakt, waarbij de kans op een dodelijke afloop veel groter is dan bij de andere soorten. De kans op een dodelijke afloop is bij de andere soorten verwaarloosbaar klein. P. falciparum is verantwoordelijk voor ongeveer 50% van alle gevallen van malaria, P. vivax voor 20-30% en 'P. ovale en P. malariae elk voor ongeveer 10%.[8]
De Franse arts Alphonse Laveran was in 1880 de eerste die de parasiet als veroorzaker van malaria zag. In 1897 werd door de Britse arts Ronald Ross de levenscyclus van malariaparasieten in malariamuggen beschreven.
De laatste jaren komt er echter een 5e plasmodium soort voor die vooral in Zuidoost-Azië wordt gevonden bij mensen nl. Plasmodium knowlesi. Deze parasiet is bekend van malaria bij apen en is in een dikkedruppelpreparaat niet te onderscheiden van P. malariae. In plaats van een cyclus van 72 uur zoals bij de P. malariae heeft deze parasiet een cyclus van 24 uur. Dit veroorzaakt sneller een groter aantal geïnfecteerde cellen vergeleken met P. malariae hetgeen ook een reden is dat bij P. knowlesi infecties patiënten wel kunnen overlijden. Vooral in Maleisië wordt P. knowlesi op relatief grote schaal aangetroffen[9]
Besmetting
De gangbare manier van overdracht is door een muggenbeet.
Ontwikkeling van de parasiet
Schema van de parasitaire cyclus van de Plasmodium
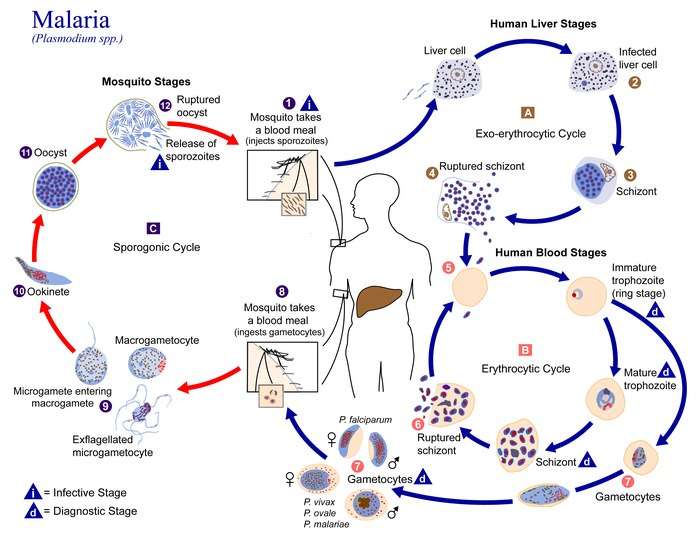
Er zijn twee cycli betrokken bij de ontwikkeling van de malaria parasiet: de ongeslachtelijke cyclus in de mens en in de mug en de geslachtelijke cyclus, alleen in de mug.
Ongeslachtelijke ontwikkeling
De ongeslachtelijke ontwikkeling en verspreiding van de parasiet verloopt ruwweg in vier fasen.
- De malariamug, een mug van het geslacht Anopheles, steekt iemand die al besmet is, en krijgt zodoende bloed met de parasiet binnen. In de darm van de mug vermeerdert de parasiet zich zowel geslachtelijk als ongeslachtelijk en gaat ook in de speekselklieren van de mug zitten.
- De mug steekt iemand die nog niet besmet is. Hierbij worden kiemen van de parasiet (sporozoïeten) in het nog niet zieke menselijke lichaam geïnjecteerd(1). De muggen steken omdat ze bloed nodig hebben om eitjes te kunnen leggen. Malaria wordt dan ook alleen door vrouwtjesmuggen overgebracht.
- De sporozoïeten komen in de lever terecht(2), waar ze zich verder ontwikkelen tot schizonten(3). Dit wordt schizogonie genoemd. Binnen de mens deelt de parasiet zich alleen ongeslachtelijk.
- Uit de opengebarsten levercellen (hepatocyten) en schizonten komen merozoïeten vrij(4). Na deze eerste replicatie in de lever (exo-erytrocytische schizogonie (A)), ondergaan de parasieten aseksuele vermenigvuldiging in de erytrocyten (erythrocytische schizogonie (B)). In de bloedbaan dringen merozoïeten rode bloedcellen binnen(5), waar ze trofozoïten vormen. De ringstadia-trofozoïeten rijpen tot trofozoïten, die vervolgens scheuren waardoor meer merozoïeten vrijkomen(6). Hier ontwikkelen ze zich tot micro- en macrogameten (ook wel: gametocyten genoemd)(7).
Wanneer een mug een met malaria geïnfecteerd persoon steekt kan ze met het opgezogen bloed gametocyten opnemen. Deze gametocyten, de mannelijke (microgametocyten) en de vrouwelijke (macrogametocyten), reproduceren zich weer in de mug (zie stap 1).
.jpg) Schizont (links boven)
Schizont (links boven) merozoïeten
merozoïeten Ringstadium trofozoït
Ringstadium trofozoït Trofozoït
Trofozoït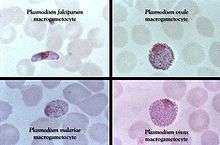 Macrogametocyten van verschillende soorten
Macrogametocyten van verschillende soorten
Geslachtelijke ontwikkeling
De gametocyten worden ingenomen door een Anopheles-mug tijdens een bloedmaaltijd(8). De vermenigvuldiging van de parasieten in de mug staat bekend als de sporogonische cyclus(C). In de maag van de mug bevruchten de microgameten de macrogameten en worden de zygoten gevormd(9). Uit de zygoten ontstaan de beweeglijke en langwerpige ookineten(10), die de middelste darmwand van de mug binnendringen, waar ze zich tot oöcysten ontwikkelen(11). In de oöcysten ontstaan door deling vele duizenden sporozoïeten, die bij het stukbreken van de oöcysten vrijkomen(12) en zich naar de speekselklieren van de mug begeven. De mug steekt vervolgens iemand die nog niet besmet is. Hierbij worden de sporozoïeten in het nog niet zieke menselijke lichaam geïnjecteerd en begint de cyclus opnieuw.
NB: dit is een vereenvoudigd overzicht van de ontwikkeling van plasmodium, een ontwikkeling die veel verschillende stadia kent.
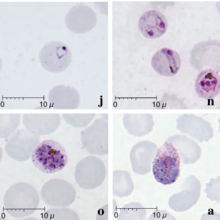 Trofozoït, vroeg stadium (linksboven); trofozoït, laat stadium (rechtsboven), schizont (linksonder), gametocyt (rechtsonder).
Trofozoït, vroeg stadium (linksboven); trofozoït, laat stadium (rechtsboven), schizont (linksonder), gametocyt (rechtsonder)..png) Zygoot
Zygoot Oökineet
Oökineet Oöcyst
Oöcyst Sporozoïten
Sporozoïten
De ziekte
Verloop
Kenmerkend voor malaria zijn de koortsaanvallen, gepaard gaand met koude rillingen en soms braken. Bij een eenmalig besmettingsmoment blijft de ontwikkelingscyclus van de parasieten vaak een poos in de pas lopen, en verlaten ze allemaal op hetzelfde moment de cellen en komen samen met allerlei afvalstoffen vrij in het bloed, wat tot een koortsaanval aanleiding geeft, vandaar namen als 'derdedaagse koorts'. Afhankelijk van de soort plasmodium doen de aanvallen zich om de 48 uur voor (P. vivax en P. ovale), om de 72 uur (P. malariae), of vaker en onregelmatig (P. falciparum). De laatste vorm, malaria tropica, is de meest voorkomende en de ernstigste, doordat hierbij vaak allerlei nauwe bloedvaten van vitale organen verstopt raken. Dit komt doordat P. falciparum, in tegenstelling tot de andere varianten van Plasmodium, zowel de ongerijpte als de gerijpte rode bloedcellen binnendringt. Raken de bloedvaten in de hersenen verstopt dan ontstaat cerebrale malaria. De prognose van onbehandelde cerebrale malaria is slecht. Zelfs na opname in een ziekenhuis overlijden tussen de 15 en 20% van alle patiënten met cerebrale malaria (de meerderheid jonger dan 5 jaar). Zonder dergelijke zorg is de sterftekans zo’n 95%. In totaal 80% van alle overlijdens door malaria wordt veroorzaakt door cerebrale malaria. Het is verder niet echt duidelijk of cerebrale malaria door een specifieke stam van falciparum veroorzaakt wordt, door het bereiken van een bepaalde concentratie parasieten, of dat sommige mensen er gewoonweg meer ontvankelijk voor zijn; zo hebben sommige patiënten met cerebrale malaria een verrassend laag aantal parasieten in het bloed.
Malaria kan (door het verloren gaan van veel rode bloedcellen) vergezeld gaan van bloedarmoede (anemie) en vergroting van de milt.
In bepaalde delen van Afrika raakt een groot deel van de bevolking vanaf de jeugd met malaria besmet. Mensen die herhaaldelijk besmettingen overleven, kunnen langzamerhand een zekere weerstand opbouwen. Zo leden Engelse en Spaanse legers in Walcheren zware verliezen door malaria, terwijl deze ziekte veel minder effect had op de lokale bevolking. Daarnaast bestaan er bepaalde genetische mechanismen die een zekere bescherming bieden tegen malaria. Een voorbeeld daarvan zijn sommige erfelijke afwijkingen van de vorm van het molecuul van hemoglobine, het rode eiwit dat het belangrijkste bestanddeel van rode bloedcellen vormt. Sikkelcelziekte in de homozygote vorm is nadelig voor de drager, maar in heterozygote vorm zijn dragers minder gevoelig voor malaria. Dit is de reden dat dergelijke hemoglobinopathieën veel meer voorkomen in gebieden waar malaria endemisch is. Andere vormen van resistentie hebben vaak betrekking op lokale malariavarianten. Vroeger reisden mensen niet veel, door toenemende globalisering verspreiden malariavarianten zich echter sneller. Weerstand tegen malaria is daardoor steeds minder effectief.
Diagnostiek
Vroege diagnose en directe behandeling zijn twee fundamentele elementen in de beheersing van malaria. Standaard wordt nog steeds een dikkedruppelpreparaat gemaakt van bloed. De bloedafname hiervoor kan op ieder moment plaatsvinden. Er hoeft dus niet gewacht te worden tot zich weer een malaria-aanval voordoet (waardoor kostbare tijd verloren gaat). De parasieten zijn immers voortdurend aanwezig in de rode bloedcellen. Bij een positieve dikke druppel wordt verder gekeken in een uitstrijk van bloed waarmee vervolgens het type Plasmodium kan worden vastgesteld. Deze labtechniek is vrij eenvoudig uit te voeren, naast verschillende kleurstoffen en labmateriaal is slechts nog een microscoop nodig om de preparaten te beoordelen. Ook kan op deze manier een telling worden gedaan van het aantal geïnfecteerde rode bloedcellen ten opzichte van het aantal niet-geïnfecteerde rode bloedcellen wat een maat is voor de ernst van de parasitemie. Naast deze microscopische techniek bestaan ook commercieel verkrijgbare tests als de MalaQuick en de ParaSight F. Deze tests hebben als nadeel dat ze minder goed in staat zijn om patiënten met weinig of juist met veel geïnfecteerde rode bloedcellen te herkennen.
Behandeling
Als de ziekte niet direct behandeld wordt met effectieve medicijnen, heeft ze vaak de dood tot gevolg. Er zijn diverse geneesmiddelen voor malaria, en er komen geregeld nieuwe middelen bij. Dat is ook nodig, want de parasiet heeft een sterk vermogen tot het ontwikkelen van resistentie. Het eerste middel was kinine, een alkaloïde dat uit kinabast (bast van de kinaboom uit Zuid-Amerika) wordt gewonnen. Dit werd door jezuïeten naar Europa gebracht, daarom werd het vaak jezuïetenpoeder genoemd. Lange tijd konden de parasieten bestreden worden met chloroquine, een van kinine afgeleid relatief goedkoop middel dat de parasieten in de rode bloedcellen doodt. In de loop der jaren zijn P. falciparum en in mindere mate P. vivax resistent geworden voor chloroquine. Kinine wordt overigens nog steeds veel gebruikt bij gecompliceerde malaria tropica. Het wordt dan vaak per injectie gegeven. Wel treedt in Zuidoost-Azië steeds meer kinine-resistentie op.
Waar chloroquine niet werkt, wordt vaak mefloquine (Lariam®) voorgeschreven. Dit middel geeft echter bij sommige mensen ernstige bijwerkingen, soms van psychiatrische aard, die langdurig kunnen aanhouden.
Artemisinine
Een nieuwer middel is een combinatie-therapie gebaseerd op artemisinine. Deze behandeling is aanmerkelijk duurder dan die met chloroquine, en wordt daarom (nog) veel minder toegepast dan wenselijk zou zijn. Een verhoopt voordeel van combinatietherapie is dat plasmodia minder snel resistentie zullen ontwikkelen. Een niet al te duur middel dat in westelijk Afrika wordt gebruikt is het curative antimalarial/antipaludique curatif: Co-Arinate FDC, een combinatietablet van Artesunate (200 mg), sulfamethoxypyrazine (500 mg) en pyrimethamine (25 mg). Een kuur van 3 tabletten, om de 12 uur in te nemen, wordt voor de meeste typen van malaria aanbevolen. Artemisinine is de werkzame stof van Artemisia annua of Qing Hao (Chinees: 青蒿, pinyin: qīng hāo), een Chinese kruidenthee die in China al ruim twee millennia wordt gebruikt voor de genezing van malaria en aambeien. Het is in 2005 gelukt een voorlopermolecuul van artemisinine te laten maken door gistcellen na genetische modificatie,[10] waarmee synthese van dit middel binnen bereik komt. Ongecompliceerde malaria tropica wordt in Nederland en België behandeld met atavaquone-proguanil (Malarone ®) of een artemisine combinatiepreparaat (Riamet®), die in tabletvorm ingenomen kunnen worden en effectief en veilig zijn.
Artemisinine is uitgegroeid tot de standaard behandeling daar waar malaria endemisch is. In 2005 werd echter voor het eerst resistentie geïdentificeerd in het westen van Cambodja.[11] Artemisinine-resitentie wil niet noodzakelijkerwijs zeggen, dat de behandeling met artemisinine helemaal niet meer werkt, maar zorgt wel voor een langzamere afbouw van het aantal parasieten (P. falciparum) in het bloed van patiënten. Onderzoekers zijn bezorgd dat artemisinine-resistente stammen van P. falciparum zich zullen uitbreiden naar Afrika bezuiden de Sahara, zoals al eerder heeft plaatsgevonden met andere malaria behandelingen, waaronder chloroquine. Volgens de onderzoekers zou het een enorm probleem gaan vormen, wanneer de artemisinine-resistente malariaparasiet zich gaat verspreiden. Er zijn niet veel andere werkende medicijnen meer.
Immuniteit
Eenmaal geïnfecteerd is men minder kwetsbaar voor nieuwe infecties. Continue herinfectie (jarenlang) kan tot een bepaalde graad van immuniteit leiden. Er bestaat dan geen immuniteit tegen de andere soorten. Deze immuniteit neemt weer af als geen herinfecties voorkomen. Mensen met immuniteit tegen malaria die tijdelijk in gebieden gaan wonen zonder malaria kunnen bij terugkeer naar malariagebied daardoor opnieuw ziek worden.
Al heel lang wordt gepoogd een vaccin tegen malariaparasieten te ontwikkelen; dit blijkt echter erg lastig te zijn, enerzijds doordat de parasiet een groot deel van zijn levenscyclus intracellulair doorbrengt (en daar dus niet toegankelijk is voor antistoffen) en anderzijds doordat de kortdurend vrij voorkomende vormen zich snel aanpassen - hun antigeniciteit kan door selectiedruk snel veranderen. Een andere bekende resistentie vindt men bij sikkelcelziekte. Personen, homozygoot voor dit kenmerk, die niet worden behandeld, sterven meestal voor hun dertigste, wegens een afwijking in de zuurstofcapaciteit van het hemoglobine. Bij heterozygoten is nog een deel van het hemoglobine normaal, maar het afwijkende hemoglobine belet de ontwikkeling van malaria. Sikkelcelziekte komt vooral in de kerngebieden van malaria voor als geëvolueerd anti-mechanisme voor de mensen die al generaties in het gebied leven.
Preventie
Malaria kan op verschillende manieren worden voorkomen:
- Muskietennetten (klamboes) die geregeld geïmpregneerd worden met een insecticide zoals DEET houden de muggen goed tegen.
- Bestrijding van de malariamug:
- stilstaand, ondiep water droogleggen, waar de muggen hun eitjes leggen. Op deze manier is de ziekte verdreven uit de VS en Zuid-Europa.
- bestrijding met behulp van insecticide. Binnenshuis bestrijden met insecticide is 3 tot 6 maanden effectief, afhankelijk van het type bestrijdingsmiddel en het materiaal dat bespoten wordt. Gebruik van DDT is in gematigde streken een effectief middel gebleken, zelfs tot 12 maanden na de besproeiing; in de jaren 50 en 60 van de 20e eeuw werd DDT in Latijns-Amerika en Azië op grote schaal gebruikt om de malariamug uit te roeien. Heden ten dage wordt onderzocht of malariamuggen uit te schakelen zijn door het uitzetten van genetisch gemodificeerde of steriele muggen. Om de verspreiding van de genetisch gemodificeerde muggen te versterken, is zelfs voorgeslagen hiervoor de controversiële "gene drive", toe te passen.
- het profylactisch toedienen van medicijnen aan mensen die blootgesteld worden aan malariamuggen; dit heeft vooral zin bij mensen die niet in de tropen wonen, maar alleen een bezoek brengen. Gebruikte middelen zijn onder meer mefloquine, atovaquone, proguanil, doxycycline, primaquine[12] en chloroquine.[13]
De bestrijding van malaria wordt bedreigd door de toenemende resistentie van de malariaparasieten tegen insecticiden.[14] De toenemende weerstand van de plasmodium falciparum-parasiet tegen artemisinine, die al in 2009 in het grensgebied van Cambodja en Thailand werd vastgesteld, is nu ook bevestigd bij onderzoek in Myanmar en Vietnam. Volgens het WHO-malariarapport 2011, waarin de gegevens over insecticideweerstand voor het eerst systematisch in kaart werden gebracht, werd in 45 landen resistentie vastgesteld tegen ten minste een van de vier soorten van insecticiden, die gebruikt worden in de strijd tegen malaria, daarvan liggen 27 landen ten zuiden van de Sahara.[15] India en de malaria-endemische landen van Afrika lopen de grootste risico's als gevolg van de talrijke meldingen van weerstand, gecombineerd met een hoog malariarisico.
Waar komt malaria voor?
Malariamuggen gedijen goed in warme, vochtige streken. Malaria is echter geen typisch tropische ziekte. Tot in de twintigste eeuw kwam de ziekte ook voor in koude noordelijke streken tot aan de poolcirkel toe. Na de ontdekking van de levenscyclus van de parasiet en de rigoureuze bestrijding van de mug is de ziekte in de ontwikkelde wereld verdwenen. Het verspreidingsgebied is nu voornamelijk de derde wereld.
Het feit dat de meeste slachtoffers in Afrika vallen, is niet alleen een gevolg van het klimaat aldaar. Armoede zorgt ervoor dat er onvoldoende middelen voor de bestrijding van de mug en de behandeling van de ziekte beschikbaar zijn. Stilstaande plassen, vervuild water in sloppenwijken, kweekvijvers voor de mug, zijn een gevolg van gebrek aan afdoende infrastructuur en hygiëne.
Het huidige (2018) dodencijfer ten gevolge van malaria, ongeveer 445.000[16] is de helft van dat in 2000. Een derde van deze slachtoffers woonde in Nigeria.
Enige gegevens over Nederland
Nog in het begin van de vorige eeuw kwam malaria ook voor in Nederland. Onder de naam moeraskoorts of anderendaagse koorts kwam malaria voor in het Waddengebied, langs de toenmalige Zuiderzee en wat minder in Zuid-Holland en Zeeland.[17][18][19] Vooral kinderen en reizigers overleden aan deze koortsen, de volwassenen die in deze streken woonden waren in zekere mate resistent.
Het is niet zeker of de verschillende vormen van moeraskoorts gerekend moeten worden tot malaria. De anderendaagse koorts zeker wel: Eén dag geen koorts en de volgende dag zeer hoge koorts etc., is typisch voor malaria. Deze malariavariant - malaria tertiana - die in Nederland voorkwam was in principe niet levensgevaarlijk. Alleen voor door honger en ziekte verzwakte mensen was die levensbedreigend.
De hierbij betrokken vector is A. maculipennis atroparvus.[20] Onder gunstige omstandigheden kan deze malariamug plaatselijk algemeen voorkomen, maar over de huidige verspreiding in Nederland zijn weinig gegevens bekend.[21][22] Deze muggensoort is gebonden aan brak water en kwam dan ook alleen voor in de kustgebieden, gebieden met zoute kwel, in de buurt van het Noordzeekanaal, de Waddenzee, de Zeeuwse wateren en de Zuiderzee. A. atroparvus is voor haar ontwikkeling afhankelijk van een relatief hoge zoutconcentratie in het water en heeft een voorkeur voor varkens en runderen. De mug overleefde de winter met het vee in de stallen. Tijdens deze overwintering zijn de muggen nauwelijks actief. Doordat vroeger de mens met zijn vee onder een en hetzelfde dak sliep, konden de muskieten ook af en toe de mens steken. In moderne boerderijen met ligboxstallen en aparte varkensverblijven is het contact met de mens en dus het steekgevaar geminimaliseerd.
De verdwijning van autochtone malaria tertiana uit Nederland berust op een combinatie van een aantal factoren:[23]
- De behandeling eerst met kinine en later met plasmochine, waardoor het aantal gezonde dragers van malariaparasieten verminderde.
- De gerichte bestrijding van A. maculipennis atroparvus door te spuiten met o.a. DDT.
- De verzoeting van het water in Noord-Holland en Friesland na de afsluiting van de Zuiderzee in 1932. Het aantal muggen van de soort A. maculipennis nam daardoor af. Bovendien kwam de A. maculipennis atroparvus, die brak water voor het broeden prefereert, veel minder voor. Zij werd vervangen door de A. maculipennis messeae, die geen rol speelt bij de overdracht van malariaparasieten.
- Ook is de vervuiling van het oppervlaktewater door insecticiden en fosfaatrijke wasmiddelen van invloed geweest. Insecticiden doodden veel ongedierte; fosfaten bevorderden de kroosvorming op de broedplaatsen van de malariaparasieten, waardoor hun larven niet konden overleven.
Malaria neemt in Nederland toe en wordt voornamelijk geïmporteerd vanuit Afrika (vluchtelingen en toeristen). Ook zijn Indonesië en Suriname een groeiende bron van ingevoerde malariagevallen. Deze toename is mede te wijten aan de onvoorzichtigheid en nonchalante houding van reizigers bij het opvolgen van adviezen om malaria te voorkomen. Voor een klein aantal is dit dodelijk geweest.[24]
| Epidemieën Nederland, 1850-1965[25] | |
|---|---|
| Periode | Plaats |
| 1809 | Zeeland (Engelse invasie)[26] |
| 1888 | Kampen |
| 1900 | Groningen |
| 1905 | Noord-Holland |
| 1909 | Noord-Nederland |
| 1923 | Noord-Holland |
| 1942 | Noordoostpolder |
| 1940-1945 | Middelburg |
| 1942-1947 | Noordoostpolder |
| 1965 | Noord-Holland |
| Meldingen van Malaria in Nederland 1950-2010[27] | |
|---|---|
| Jaar | Meldingen |
| 1950 | 449 |
| 1960 | 54 |
| 1970 | 16 |
| 1980 | 101 |
| 1990 | 249 |
| 2000 | 691 |
| 2008 | 225 |
| 2009 | 243 |
| 2010 | 251 |
| Meldingen van aan malaria[28] overledenen in Nederland 1996-2014[29] | |
|---|---|
| Periode | Mensen |
| 1996-1999 | 8 |
| 2000-2004 | 10 |
| 2005-2009 | 8 |
| 2010-2012 | 4 |
Enige gegevens over België
In België komt de malaria sinds 1938 endemisch niet meer voor.[30] Als doodsoorzaak heeft de ziekte in België nooit een grote rol gespeeld. In de periode 1870-1950 speelde het slechts in 0,3% van de gevallen een rol bij het overlijden.[31] Men kon eerder aan pokken, roodvonk en mazelen overlijden. Vooral in de poldergebieden van Vlaanderen kwam malaria ("polderziekte", "moerasziekte") tot 1938 voor.[32] Het was voor lange tijd een gevreesde ziekte, zelfs zodanig dat het moeilijk was om mensen bereid te vinden in deze streken te gaan wonen en werken. De ongezonde leefomstandigheden waren tot ver buiten de polders bekend. Volgens het toenmalige "hoofdscollege" van het Land van Waas wilden meiden en knechten van buiten de provincie er enkel komen werken als zij dubbel zoveel als elders werden betaald, omdat ze eerst de "polderziekte" moesten doorstaan.[32] Om mensen aan te trekken werd er zelfs gedacht aan belastingvrijstelling. Pas in de loop van de 19de eeuw neemt de betekenis van malaria langzamerhand af.[32]
Voor het verdwijnen van malaria uit België zijn ongeveer dezelfde oorzaken verantwoordelijk als die malaria in Nederland verjoegen. Niet alleen het droogleggen van brakwater-legplaatsen door ontwatering, indijking en overige waterwerken, maar ook het gebruik van kunstmest en van pesticiden is verantwoordelijk. Verder is ook de inrichting van varkens- en koestallen drastisch veranderd.
Malaria komt in België sporadisch nog voor bij autochtonen. Zo werd eind december 2010 bij een 64-jarige man malaria door P. falciparum vastgesteld.[33] De man werd opgenomen in het ziekenhuis met koorts, malaise en verwardheid. Hij is intussen volledig hersteld. Het gaat hier om een autochtone infectie want hij was in de voorgaande maanden behalve in Noord-Frankrijk niet in het buitenland en niet in de nabijheid van een vliegveld geweest. Ook had hij geen contact gehad met reizigers afkomstig uit een malaria-endemisch gebied of bloedtransfusies gekregen. De Gezondheidsinspectie van Wallonië is samen met epidemiologen en entomologen een diepgaand onderzoek gestart. Binnen een straal van 5 km rondom het adres van de patiënt waren halverwege 2010 twee ziektegevallen met P. falciparum gediagnosticeerd. Een routine muggensurveillance heeft in de regio Anopheles plumbeus aangetoond. Het is echter niet bekend of deze muggensoort een rol heeft gespeeld bij de besmetting van deze patiënt. Op basis van experimentele data lijkt A. plumbeus in staat om P. falciparum van mens-op-mens over te kunnen dragen.
Vaccin?
Er bestaat nog geen vaccin tegen malariabesmetting, en mogelijk zijn de ontwikkelingskosten daar schuld aan. Bestrijding van de ziekte hoort op dit moment vooral plaats te vinden door bestrijding van de mug en het droogleggen van de broedplaatsen van de mug.
Vanaf 2019 worden in Malawi, Ghana en Kenia bij wijze van test op grote schaal kinderen gevaccineerd met het RTS,S-vaccin. Dit vaccin bood volgens onderzoek bescherming aan ongeveer 40% van de personen die als kind van tussen de vijf en zeventien maanden oud ermee waren ingeënt.[34]
In Nederland wordt onderzoek gedaan naar malaria door onder meer het Koninklijk Instituut voor de Tropen in Amsterdam. De laboratoria voor dit onderzoek zijn ondergebracht bij het AMC te Amsterdam.
Wetenschappers van het Universitair Medisch Centrum St. Radboud in Nijmegen stelden in 2009 dat volledige bescherming tegen malaria mogelijk is. Zij deden een proef met vijftien gezonde vrijwilligers. De proef bestond uit twee delen. Tijdens het eerste deel werden tien van hen driemaal vijftien keer gestoken door muggen die met de malariaparasiet waren besmet. De vrijwilligers namen al die tijd chloroquine. Geen van de tien kreeg malaria doordat ze beschermd werden door de chloroquine. Vijf andere mensen kregen ook driemaal vijftien muggenbeten van muggen zonder malariaparasiet. Tijdens het tweede deel, een maand later, werden alle vijftien proefpersonen gestoken door besmette muggen zonder chloroquine te slikken. Vijf kregen malaria, tien niet. Die tien waren de mensen die tijdens het eerste deel van het experiment afweer tegen de parasiet hadden kunnen opbouwen. Het duurt echter volgens de onderzoeksleider nog zeker drie tot vijf jaar, voordat een vaccin kan zijn ontwikkeld dat voorkomt dat mensen malaria krijgen.[35][36]
Biotechnologiebedrijf Crucell werkte anno 2009 ook aan een vaccin, waarbij genetisch materiaal van malaria wordt ingebouwd in het relatief onschadelijke adenovirussen. De verwachting is dat door de blootstelling hieraan immuniteit voor malaria ontstaat.[37]
Genetische mutaties en het belang van malaria in de menselijke geschiedenis
De moderne mens (Homo sapiens) werd gedurende het grootste deel van de menselijke geschiedenis blootgesteld aan de dreiging van malaria-infecties. Er wordt geschat dat de eerste vertegenwoordigers van de Homo sapiens zo'n 200.000 jaar geleden ontstonden in Oost-Afrika. Van daaruit verspreidden zij zich geleidelijk over de hele aarde. Het koude klimaat en de malaria-vrije gebieden van de wereld werden slechts in de laatste 20-30000 jaar met de moderne mens bevolkt. Na verloop van tijd deed zich in de menselijke populatie mutaties voor, die een zekere weerstand bieden tegen de ernstige vormen van malaria. Deze mutaties beïnvloeden de erytrocyten (rode bloedcellen), waarin zich de malariaparasiet ontwikkelt en vermeerdert. Het zijn in eerste instantie vooral mutaties die betrekking hebben op het hemoglobine (hemoglobinopathieën). Daarnaast komen in tweede instantie ook genetische veranderingen in het metabolisme van erytrocyten voor.
Vorming van hemoglobinemutanten:
- Sikkelcelziekte (vorming van hemoglobine S, in tropisch Afrika)
- Hemoglobine C (in West-Afrika)
- Hemoglobine E (Zuidoost-Azië)
- Hemoglobine D (in India)
Verminderde synthese van hemoglobine:
- α-/β-thalassemie (Middellandse Zee, Zuid-Azië, Noord-Afrika)
- Enzymdefecten in de stofwisseling van de rode bloedcellen
- Glucose-6-fosfaat dehydrogenase (G6PDH)-deficiëntie)
Heterozygote dragers (met slechts één gemuteerd allel) kunnen ziek worden door malaria, maar ze zijn beschermd tegen de ernstige vormen van malaria, doordat de malariaparasieten zich niet zo goed kunnen voortplanten in deze rode bloedcellen.
Homozygote dragers (beide allelen gemuteerd), die geen medische behandeling krijgen, hebben vaak een aanzienlijk kortere levensduur, doordat de functie van de erytrocyten verstoord wordt, zoals bij sikkelcelanemie.
Wereldwijd is ongeveer 8% van de huidige wereldbevolking dragers van een van de bovenstaande mutaties. De hemoglobinopathieën behoren tot dusver tot de meest voorkomende menselijke genetische ziekten. In sommige regio's van de wereld (het gebied rond de Oost-Afrikaanse meren, delen van Zuidoost-Azië) heeft tot 50% van de bevolking een van deze genetische afwijkingen. Het feit dat dergelijke mutaties, die voor de dragers belangrijke nadelen hebben, met name de homozygote vorm, nog altijd voorkomen in de menselijke populatie, is een indrukwekkend bewijs van de grote genetische druk die malaria op de menselijke evolutie heeft uitgeoefend. In gebieden met een minder frequent voorkomen van malaria (Noord-Europa, Noord-Azië), komen de hierboven genoemde mutaties in de autochtone bevolking niet voor; ze zijn door de selectiedruk binnen een paar duizend jaar verdwenen.
Literatuur
- Randall M. Packard, The Making of a Tropical Disease. A Short History of Malaria, 2007. ISBN 0801887127
- Maurits Boshart, Malaria. Verleden, heden en toekomst van een parasiet, 2018. ISBN 9789463384704
Externe links
- Algemene informatie over malaria van LUMC
- Malaria in Nederland zonder tropenbezoek
- Malaria komt naar je toe deze zomer! (Kennislink dossier)
- Helft minder malariadoden door gebruik muskietennetten Trouw, 17 september, 2015
Bronnen
|