Immuunsysteem
Het immuunsysteem of afweersysteem is het verdedigingssysteem van een organisme tegen ziekte, meer specifiek infectieziektes. Het immuunsysteem bestrijdt zowel externe als interne microbiële ziekteverwekkers. De Latijnse term immunis betekent 'vrijgesteld', in dit geval van indringers van buiten. Met het begrip 'immuunsysteem' wordt in de medische biologie de immuunrespons in meercellige organismen bedoeld. Een immuunrespons komt tot stand door samenwerking van een groot aantal verschillende soorten cellen en moleculen in het lichaam om indringers te weren. Bacteriën en andere eencelligen hebben ook cellulaire mechanismen om zich te verdedigen tegen andere bacteriën en virussen, maar deze mechanismen worden geen immuunsysteem genoemd.
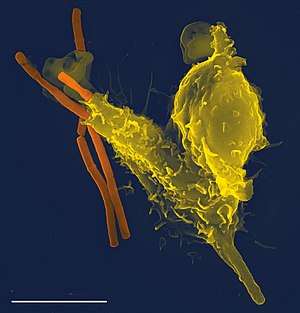
Immuunsysteem in zoogdieren
Naast de bescherming tegen virussen, bacteriën, schimmels en parasieten wordt het immuunsysteem ook ingezet om afvalstoffen of zieke lichaamscellen zoals kankercellen op te ruimen.
Het immuunsysteem wordt onderverdeeld in een a-specifiek (aangeboren) en een adaptief (verworven) deel. Het aspecifieke deel is snel werkzaam, maar minder specifiek voor de ziekteverwekker (pathogeen). Het adaptieve deel daarentegen past zich aan het pathogeen aan; dit kost tijd maar uiteindelijk zal de adaptieve afweer tot een sterkere afweer evolueren, waarmee het lichaam vervolgens vaak langdurig beschermd is tegen deze pathogeen.
Werking
Beide vormen van afweer bevatten zowel humorale als cellulaire componenten. Humorale componenten zijn enzymen die zich in vloeistoffen in het lichaam bevinden, bijvoorbeeld in het bloed. Humorale componenten remmen 'op eigen initiatief' de pathogeen, of activeren andere enzymen of cellen die de pathogeen vervolgens opruimen. Cellulaire componenten zijn cellen, bijvoorbeeld witte bloedcellen, die slechts werken op initiatief van het immuunsysteem.
Witte bloedcellen zijn cellen van het immuunsysteem die zich in het bloed en in lymfevloeistof bevinden, en omvatten cellen uit zowel het aspecifieke als het adaptieve immuunsysteem. Fagocyten en lymfocyten zijn twee verschillende, tamelijk bekende soorten witte bloedcellen. Fagocyten fagocyteren een pathogeen: ze maken blaasjes in hun celmembraan waarin ze de pathogenen opnemen; ze breken ze vervolgens af in lysosomen in hun cytoplasma.
Elke cel of molecuul heeft specifieke structuren op zijn oppervlak (epitopen). Lymfocyten ontwikkelen steeds antistoffen die specifiek zijn voor de epitopen op het te verwijderen, lichaamsvreemde materiaal. Elk antistof is specifiek voor een specifiek antigen, waarvan het de lichaamsvreemde structuur kopieert. Wanneer een antistof eenmaal is gebonden aan zijn specifieke antigen, wordt het vreemde materiaal door fagocyten nog makkelijker als vreemd herkend en vervolgens opgeruimd; bovendien hindert reeds de binding van het antilichaam aan de pathogeen het functioneren van deze pathogeen.
Opbouw van het immuunsysteem
De meeste soorten meercellige organismen bezitten in ieder geval een immuunsysteem in de vorm van een aangeboren immuniteit, die zich kenmerkt door een reeks vooraf geprogrammeerde reacties op ziekteverwekkers, en die niet verandert tijdens de levensloop van het organisme. Het adaptieve immuunsysteem, waarbij de immuunreactie aan het binnengedrongen pathogeen wordt aangepast, verscheen in de loop van de evolutie met de komst van de kraakbeenachtige vissen. De soorten organismen met een adaptief immuunsysteem bezitten daarnaast ook de aangeboren immuniteit, en veel afweermechanismen behoren tot beide systemen. De hogere gewervelde dieren en alle zoogdieren hebben zowel een aangeboren als een aanpassingsimmuunsysteem.
Aspecifieke (algemene) afweer
De aspecifieke afweer houdt ziekteverwekkers buiten het lichaam. Ze maakt geen onderscheid tussen soorten indringers, en is op te delen in een eerstelijnsafweer: de buitenkant van het lichaam, en een tweedelijnsafweer: witte bloedcellen.
De eerstelijnsafweer is een mechanische (niet biochemische) barrière die het binnendringen van bacteriën, virussen en schimmels tegengaat. Vooral de huid vormt de eerstelijnsafweer. Er zijn echter, omdat organismen niet helemaal door de huid beschermd kunnen worden tegen de omgeving, andere systemen die het lichaam beschermen, zoals de slijmlaag van de darmen, luchtwegen en genitaliën. Hoesten, niezen en braken zijn een reactie van het lichaam tegen indringers. De dekweefsels van de verschillende lichaamsorganen vormen de grens tussen het inwendige en het uitwendige milieu. Ook de spoelende werking van tranen en urine houdt indringers buiten het lichaam.
Mocht een ziekteverwekker toch het lichaam binnendringen, dan stuit deze op de tweedelijnsafweer. Deze lijn bevindt zich in het bloed, in weefselvloeistof en in lymfevaten. Deze afweerlinie bestaat uit diverse typen witte bloedcellen.
De eerste soort witte bloedcel die een indringer tegenkomt is een neutrofiele granulocyt die werkt volgens fagocytose. De aanwezigheid van bepaalde structuren die niet in het lichaam horen bevordert de fagocytose. Na de fagocytose worden de antigenen van de indringer op een MHC II-molecuul getoond waarna de specifieke afweer (cellulair en humoraal) wordt bevorderd. Een tweede soort witte bloedcel is de NK-cel. NK-cellen zijn constant bezig de cellen die ze tegenkomen te 'scannen' op MHC-I-moleculen die eiwitten presenteren die in de cel geproduceerd worden. Als er een lichaamsvreemd eiwit gepresenteerd wordt, zal de NK-cel de cel vernietigen. Andere witte bloedcellen zijn:
- neutrofiele granulocyten: (Latijn: neuter = geen van beiden = neutraal; Grieks: philein = houden van, Latijn: granulum = korrel; De kern ziet er 'korrelig' uit en kleuren bij een kleurstof met neutrale pH.)
- dendritische cellen
- monocyten (Grieks: monos = alleen; een celkern)
- eosinofiele granulocyt (kleuren met eosine)
- mestcellen (deze bevinden zich niet in het bloed maar in de weefsels die in contact staan met de buitenwereld)
- basofiele granulocyten (kleuren met een basische kleurstof)
Humorale component
Het complementsysteem is een groep eiwitten die, na activatie, een cascade (kettingreactie) vormen. Recente vooruitgang is geboekt op het gebied van de aangeboren immunologie, met de ontdekking van bepaalde receptoren. Dat zijn receptoren die bij zoogdieren grotendeels voor de aangeboren immune herkenning van binnengedrongen ziekteverwekkers verantwoordelijk zijn. Er is sterk wetenschappelijk bewijs dat deze receptoren van het ontdekken van de ziekteverwekker-geassocieerde moleculaire patronen en/of het verstrekken van het gevaarssignaal de oorzaak zijn.
Inflammatoire component (respons)
Een wondje in een weefsel (o.a. de huid) of het binnendringen van een ziekteverwekker in een weefsel zet een lokale, inflammatoire respons (=ontstekingsreactie) in gang. Hierbij worden de slagaders (arteriën), die bloed naar het geïnfecteerde weefsel vervoeren, wijder (dilatatie) en de aders (venen), die het bloed afvoeren, vernauwd (constrictie). Dit zorgt voor lokale 'bloedophoping' en is verantwoordelijk voor de karakteristieke roodheid en warmte (L. inflammo, "in vuur en vlam zetten") die zich voordoet bij een ontstekingsreactie. De ontstekingsreactie wordt geïnitieerd door chemische signalen, afkomstig van de indringer, of van basofielen die circuleren bij het geïnfecteerde weefsel. Ook in bindweefsel aanwezige mestcellen, kunnen deze respons in gang zetten. Zowel basofielen als mestcellen veroorzaken deze respons met behulp van histaminen, een signaalstof. Histamine bevordert naast de lokale bloedtoevoer ook de permeabiliteit (doorlaatbaarheid) van de bloedvatwanden. Hierdoor kunnen stollingsfactoren gemakkelijker door het bloedvat naar het beschadigde weefsel om de wond doen te herstellen (zo snel mogelijk afsluiten voor andere indringers).
De beschadigde weefselcellen en andere leukocyten geven prostaglandinen af, die verder de bloedtoevoer naar het geïnfecteerde weefsel stimuleren.
Verhoging van de lokale bloedtoevoer en permeabiliteit van de bloedvatwand bevorderen de migratie (verplaatsing) van fago-cytische cellen vanuit het bloed naar het geïnfecteerde weefsel. Chemotactische factoren, die worden afgescheiden door indringende bacteriën, en door het door hen geïnfecteerde weefsel, trekken fagocyterende cellen aan naar de plaats van de infectie.
Chemokinen, moleculen die uitgescheiden worden door endotheelcellen van de bloedvatwand, en monocyten trekken ook fagocyterende cellen aan.
Toxinen, geproduceerd door pathogenen, kunnen koorts opwekken, maar daarnaast laten bepaalde leukocyten moleculen (pyrogenen) vrij, die de thermostaat van het lichaam op een hogere temperatuur zet. Koorts draagt bij aan afweer van het lichaam door de groei van sommige micro-organismen tegen te gaan. Ook kan koorts fagocytose faciliteren, doordat een hogere omgevingstemperatuur biochemische reacties in het lichaam versnelt, en daarmee het weefselherstel.
Een cel-eiwit, met de naam TMED7, is in staat een deel van het immuunsysteem stop te zetten nadat een infectie succesvol verwijderd is. Zonder TMED7 zou het immuunsysteem controleloos doorwerken, met nadelige gevolgen voor het lichaam.
Adaptieve (verworven) immuunsysteem
Het adaptieve immuunsysteem, ook het specifieke immuunsysteem genoemd, zorgt ervoor dat wanneer de meeste zoogdieren een eerste besmetting door een ziekteverwekker overleven, zij voor de rest van hun leven meestal immuun zijn voor deze specifieke ziekte. Dit gegeven ligt ten grondslag aan het gebruik van vaccins door de moderne geneeskunde. Het aanpassingsimmuunsysteem is gebaseerd op immuuncellen, dat zijn witte bloedcellen, die door stamcellen in het beenmerg worden geproduceerd. Deze cellen ontwikkelen zich vaak in lymfoïde organen, al naargelang hun uiteindelijke, specifieke functie, verder uit: in de lymfeknopen, het beenmerg of de thymus.
Het adaptieve immuunsysteem heeft tijd nodig om zich te ontwikkelen (bij een infectie bij mensen circa 7-10 dagen), maar zal op den duur evolueren (uitkristalliseren) tot een zeer specifieke afweer. Het geheugenonderdeel vormt vervolgens een uniek onderdeel van het adaptieve immuunsysteem.
Cellulaire afweer
Dit is een immuunrespons gericht tegen extra- en intracellulaire micro-organismen (virussen, bacteriën). Voor de cellulaire immuniteit zijn de T-cellen verantwoordelijk. Ze zijn naar de thymus genoemd. Er worden twee typen T-lymfocyten onderscheiden, wanneer men kijkt naar de functie:
- T-helpercellen (CD4-positief)
- cytotoxische T-cellen (CD8-positief)
Humorale afweer
Antistoffen zijn eiwitten die worden geproduceerd door B-lymfocyten, die behoren tot de witte bloedcellen. De B-lymfocyten en de antistoffen samen worden de humorale afweer genoemd en zijn op zich weer onderdeel van de specifieke afweer. Dit deel van ons afweersysteem is in staat om onderscheid te maken tussen wat tot ons eigen lichaam behoort en wat vreemd is in ons lichaam, zoals bacteriën, virussen maar ook bloedcellen met een afwijkende bloedgroep. Het afweersysteem herkent niet de volledige lichaamsvreemde structuur maar slechts een eiwit- of een suikeronderdeel hiervan, dat antigeen genoemd wordt. De B-lymfocyten worden gemaakt in het beenmerg vanuit lymfoïde stamcellen. Een jonge B-lymfocyt, die nog nooit eerder een antigeen heeft ontmoet, maakt een primaire antistof die het als zogenaamde B-celreceptor (BCR) op het celmembraan vertoont. De B-lymfocyten verlaten nu het beenmerg om naar de secundaire lymfoïde organen, zoals lymfeklieren en milt, te gaan. Hier zullen de B-lymfocyten voor het eerst antigenen ontmoeten. Aangezien een B-lymfocyt veel verschillende primaire antistoffen kan maken, zijn er slechts enkele cellen die het gepresenteerde antigeen kunnen binden. Om echter de B-lymfocyt aan te zetten om zijn antistof te gaan moduleren, zodat dit beter past, en om er voor te zorgen dat de B-lymfocyt gaat vermenigvuldigen, is er een tweede soort cel nodig van het specifieke afweersysteem: de T-helper lymfocyt. Alleen wanneer er binding van zowel een antigeen als van een T-helper lymfocyt aan de B-lymfocyt plaatsvindt, kan er differentiatie en proliferatie optreden. Deze uitrijping van een B-lymfocyt vindt plaats in de secundaire lymfoïde organen. De uitgerijpte B-lymfocyt kan of een plasmacel of een memory B-lymfocyt worden. De plasmacel verlaat de secundaire lymfoïde organen om zich naar het beenmerg te begeven. Hier bevinden zij zich in het juiste milieu om grote hoeveelheden antistoffen te gaan produceren. De memory B-lymfocyt blijft in de circulatie en zal tijdens een tweede invasie van een antigeen snel weer antistoffen van dezelfde specificiteit kunnen maken. Wanneer een antistof aan een antigeen bindt, wordt een immuuncomplex gevormd dat door weer andere witte bloedcellen uit onze bloedbaan verwijderd wordt.
De humorale component wordt dus verzorgd door B-cellen en dan vooral de plasmacellen. Deze plasmacellen kunnen een aantal antistoffen (antilichamen) afgeven aan het bloedplasma. Deze behoren tot de familie van de immunoglobulinen en zijn in vijf klassen onderverdeeld:
Verstrengeling aangeboren- en aanpassingsimmuunsysteem
Hoewel de klassieke tegenstelling aangeboren- versus aanpassingsimmuunsysteem zijn dienst in de immunologische wetenschap heeft bewezen, wijzen recente ontdekkingen in de richting van verregaande verstrengeling van beide systemen.
Het menselijke immuunsysteem
Het immuunsysteem verbeteren
Het immuunsysteem kan ondersteund en versterkt worden door:
- gezond en gevarieerd te eten,
- voldoende te slapen,
- handen regelmatig te wassen,
- stress te verwerken,[1]
- voldoende lichaamsbeweging,
- matig te zijn met alcohol en niet te roken.
Ziekten van het immuunsysteem
Immuundeficiëntie is een aandoening waarbij sprake is van een niet, of niet voldoende functionerend immuunsysteem; er zijn erfelijke (aangeboren) en verworven vormen van immunodeficiëntie.
Een voorbeeld van een aangeboren afwijking van het immuunsysteem is SCID (Severe Combined Immuno Deficiency Syndrome), dat voorkomt bij zeer jonge kinderen. Verworven immunodeficiëntie komt voor bij ziekten van het immuunsysteem zoals aids (het "verworven immuun deficiëntie syndroom"), een besmettelijke ziekte, die door het Hiv wordt overgebracht, die degeneratie van het immuunsysteem van het lichaam veroorzaakt, maar het wordt ook wel veroorzaakt door medicijnen, bijvoorbeeld bij transplantatiepatiënten.
Anderzijds is een "overactief" immuunsysteem een eigenschap van een groot aantal verschillende soorten auto-immuunziekten, zoals diabetes mellitus type I, multiple sclerose (MS), psoriasis, reumatoïde artritis (reuma), en auto-immuunhepatitis. In deze ontbreekt de zelf-herkenningscapaciteit van het immuunsysteem, waardoor het een deel van het eigen lichaam van de patiënt aanvalt.
Roken
Hoewel roken grote gezondheidsrisico's met zich meebrengt, met name voor de longen, bloedvaten en het hart, kan het roken van sigaretten een positief effect hebben in verband met bepaalde auto-immuunziekten. Er is bewijs dat rokers een lager risico hebben op het ontwikkelen van inflammatoire en neurodegeneratieve ziekten. Nicotine is het voornaamste immuunonderdrukkende bestanddeel van sigaretten. Er zijn aanwijzingen dat de bestanddelen van sigaretten een positief effect hebben, of de ernst verminderen, van de volgende aandoeningen:[2]
Roken heeft daarentegen een negatief effect op het verloop van de volgende auto-immuunziekten:
Immuunsysteem in de plant
Bij zelfbestuivende planten zal een stuifmeelkorrel die op het stigma van een bloem landt een stuifmeelbuisje onderaan de steel naar de stempel voor bevruchting verzenden. Een stuifmeelkorrel van een genetisch verschillende plant zal niet ontkiemen of het stuifmeelbuisje zal, zodra gevormd, in de steel desintegreren. In kruisbestuivende soorten desintegreren de eigen stuifmeelkorrels, terwijl de niet-eigen korrels ontkiemen en bevruchten.
Toch moeten niet alle cellen van buiten worden vernietigd, aangezien sommige voor voeding moet worden geassimileerd. Daarom moet het immuunsysteem de capaciteit hebben om eigen en niet-eigen te ontdekken. Het afweerstelsel moet de capaciteit hebben om toekomstige gevaren te behandelen.
Zie ook
Bronnen, noten en/of referenties
|
| Immunologie | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
| Menselijke orgaansystemen (TA) |
|---|
|
A02 skelet · A03 gewrichten · A04 spierstelsel · A05 spijsverteringsstelsel · A06 ademhalingsstelsel · A07 borstholte · A08 urinewegstelsel · A09 voortplantingssysteem · A10 buikholte en bekkenholte · A11 endocrien systeem · A12 hart en vaatstelsel · A13 lymfevatenstelsel · A14 zenuwstelsel · A15 zintuigen · A16 huid |
| Zie de categorie Immunology van Wikimedia Commons voor mediabestanden over dit onderwerp. |